文/王若樸 | 2021-03-28發表
衛福部醫事司司長劉越萍指出,衛福部遠距醫療下一步要鬆綁法規,來擴大適用場域、減少限制條件,而且要發展國際醫療模式。同時,衛福部還要擴大遠距醫療區域聯防計畫,連結醫院、基層醫療機構、長照和照護機構,以ICT發展遠距會診、照護和遠距藥局等服務,來打造連續性照護的醫療照護網。
衛福部醫事司司長劉越萍指出,衛福部遠距醫療下一步除了鬆綁法規,還要推動區域聯防計畫,打造綿密的醫療照護網。
衛福部醫事司司長劉越萍27日在遠距醫療國際論壇上表示,衛福部遠距醫療下一步除了要鬆綁法規來擴大適用場域、減少限制條件外,還要推動更多區域聯防計畫,也就是以醫院、基層醫療機構、長照與照護機構為節點,發展出涵蓋急性、亞急性、社區和長照照護的連續性服務,以遠距會診、諮詢、轉診、照護和遠距藥局等手段來實現,織起一張綿密的醫療照護網。
從1960到2021:國際遠距醫療的演變和模式
但,遠距醫療究竟從何而來?劉越萍指出,1960年代,NASA首次使用衛星通訊和監測工具,從地面監控太空人的身體狀態,成為遠距醫療濫觴。後來,美國一次太空梭爆炸,暫停將太空人送往宇宙,便將這套遠距醫療轉移到偏鄉地區來施行。但他們發現,技術雖然可行,但透過衛星傳輸的成本實在太高,因此未大規模推動。
直到2010年,遠距醫療才有明朗的發展。那年,WHO給出明確定義,指遠距醫療是實現健康照護時,醫護人員受到距離影響,以資通訊科技(ICT)來交換資料,達到治療、預防疾病和傷害、研究、評估,甚至衛生人員繼續教育的目的,實現個人與社區健康利益。同時,WHO也訂出遠距醫療4大目標,包括提供臨床支援、克服地理限制、使用不同形式的ICT,以及改善健康。
在那之後,WHO陸續發布各種遠距醫療策略,像是數位健康報告、數位醫療指南,還有全球數位醫療指標(GHID),來掌握各國數位醫療發展。特別的是,2020年全球歷經COVID-19疫情衝擊,對ICT進行醫療照護的呼聲比以往更強烈,WHO也頒布另一套策略報告《Global Strategy on Digital Health 2020-2025》(2020-2025年全球數位健康策略),提供詳盡的策略規畫,供想發展遠距醫療的政府參考。
一向是臺灣醫療策略實施參考對象的美國,也在此時提出3種遠距醫療應用模式。首先是醫生與醫生間的溝通,比如透過Email或視訊,來提供醫療照護服務,如外科手術指導或急重症照護等。再來是醫生與病人間的溝通,比如透過視訊、手機、Email或遠距無線監控等方式,來進行慢性病和傷口照護、用藥監控、出院後照護等。最後則是病人與行動醫療科技間的溝通,如透過穿戴式裝置、智慧型手機、Apps、視訊或遊戲等,來進行衛教、生理活動監測、飲食監控等。
臺灣循序漸進推動遠距醫療,仍有政策法規障礙
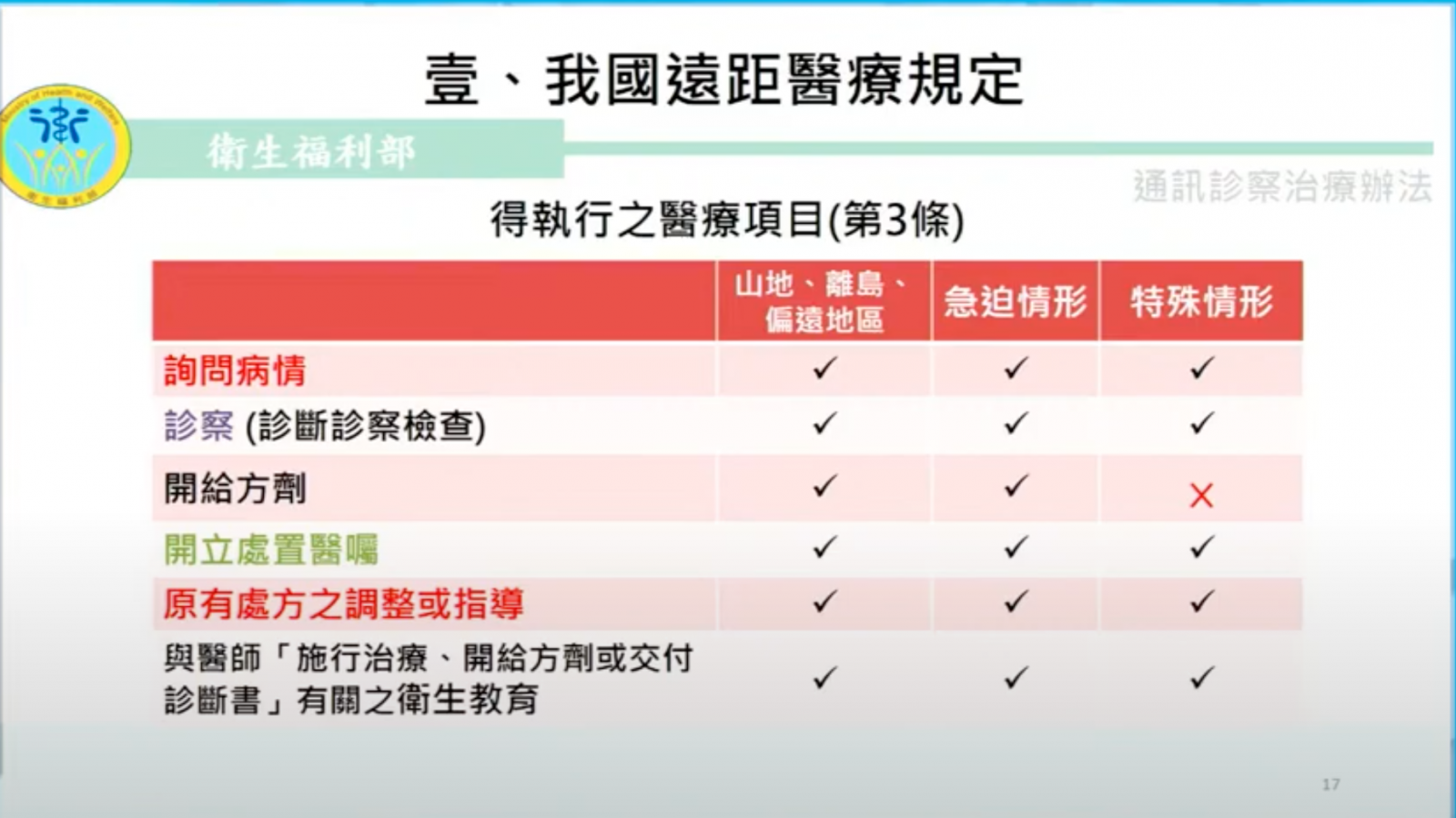
「遠距醫療範圍如此廣泛,推動上就有許多障礙,」劉越萍舉例,政策法規就是其一。1986年,臺灣出現第一個遠距醫療法規。當時,政府修訂醫事法第11條,規範醫生必須親自看診,否則不得治療、開藥或交付診斷書。但對於山區、離島、偏僻地區,或有特殊、急迫情形患者,醫生得以通訊方式診療。後來,政府在1995年和2006年,制定山地離島地區的通訊醫療實施地點和實施方式。
直到2018年,法規才開始鬆綁,政府祭出通訊診察治療辦法。該辦法開放5類可進行通訊診療的特殊患者,包括健保居家醫療照護計畫患者、家庭醫師照護計畫患者、急性住院後3個月內須追蹤的患者,以及居住於長照機構的長者和國際病患。
但這項辦法有兩個限制,也就是除偏鄉、急迫情形和國際患者外,初診病人不能接受通訊診療;另一個是除偏鄉、急迫情形外,醫生不得開藥。而開藥限制,正是衛福部想改善的目標。(如下圖)
2020年出現另一波鬆綁。為因應COVID-19疫情,衛福部在2月兩次函釋,放寬讓居家檢疫和隔離民眾成為通訊診療對象。當時,全臺269家醫院、近34萬家診所和189家衛生所,都加入遠距醫療行列。
而今年,健保署更推動遠距醫療健保給付計畫,開放遠距專科門診會診(限眼科、耳鼻喉科、皮膚科)和急診遠距會診(不限科別)申請健保給付,堪稱是遠距醫療健保元年。
臺大雲林分院開遠距醫療區域聯防第一槍,其他區域也跟進
隨著第一波法規鬆綁,臺灣開始出現遠距醫療新應用。比如2019年,衛福部推動智慧醫療區域聯防試辦計畫,選擇人口極速高齡化、醫療資源不足的雲林縣作為試辦場域(安心雲林e院聯防),以臺大雲林分院為中心,聯合成大醫院、若瑟醫院、虎尾醫院、雲林彰基等10家醫院、診所、長照中心和ICT業者,來發展遠距眼科、高危出院照護和傷口照護等遠距醫療服務。
2020年也出現更多遠距醫療應用,比如5月發展偏遠地區遠距專科會診,6月施行臺東縣5G衛生所照護網,透過5G網路,串聯11個鄉鎮市衛生所和臺東馬偕、高醫和花蓮慈濟,來進行眼、耳鼻喉科、皮膚科的高解析度視訊診療。同年7月,衛福部也與4大醫學中心、ICT業者打造一套緊急醫療創新平臺,來因應海外居家檢疫和隔離民眾就醫需求;今年更延伸出部桃專案緊急醫療諮詢平臺。
在劉越萍看來,「臺大雲林分院區域聯防,帶動了其他醫院對遠距醫療,」特別是花東地區的遠距會診落地。比如,臺東去年5月開診遠距專科會診,以ICT設備協助醫院與衛生所進行皮膚科、眼科、耳鼻喉科通訊會診;或是11月開診的慢性病篩檢,由花蓮秀林鄉衛生所以眼底鏡替民眾篩檢,再針對異常民眾安排遠距會診,由衛生所以五官鏡與花蓮慈濟專科醫生複診。
另一個例子則是罕病諮詢,透過醫院與醫院間遠距溝通的模式,來進行小兒科罕見疾病諮詢,降低專科醫生人力不足的痛點。其他應用還包括醫院與醫院間的遠距急診後送、特定疾病照護的衛教諮詢等。
然而,推動遠距醫療的主導醫院不只一家,比如花東地區可能就有花蓮慈濟主導的計畫,或是高醫、馬偕、長庚醫院等各自主導的計畫,其中又涉及許多重複的衛生所。劉越萍點出,這些醫療機構的整合,勢必是推動遠距醫療的另一關鍵。
衛福部遠距醫療下一步:推動以區域聯防為基礎的醫療網、鬆綁法規
也因此,整合不同醫院的雲林遠距醫療區域聯防計畫,正是參考對象,也是衛福部接下來要積極推廣的計畫。
遠距醫療區域聯防是指,以醫學中心、區域/地區醫院、基層醫療機構(如診所、衛生所)、長照與照護機構為節點,以遠距會診、遠距諮詢、遠距轉診、遠距照護和遠距藥局等手段,來實現涵蓋急性、亞急性、急性後期照護,以及社區和長照照護的連續性服務。(如下圖)
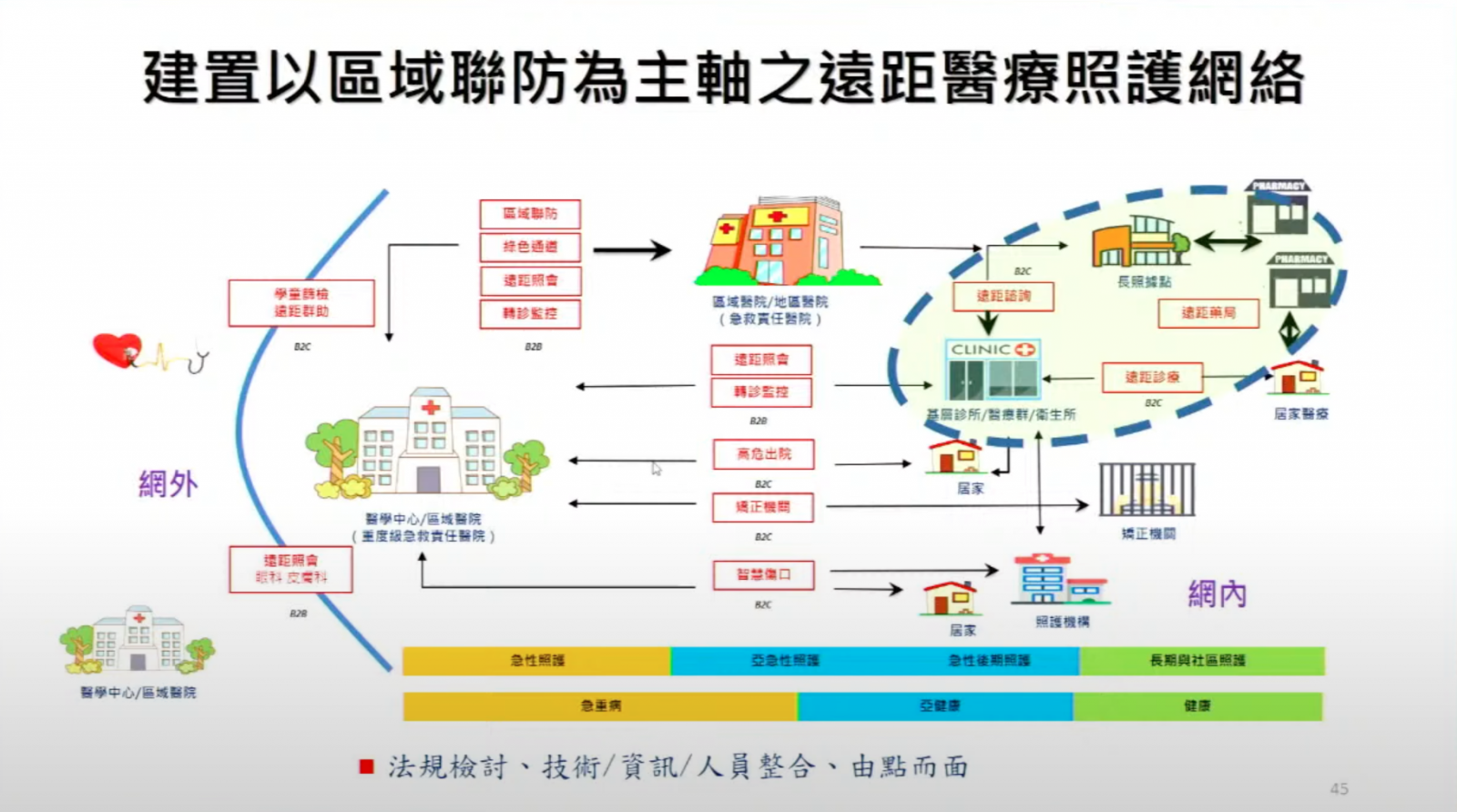
當然,衛福部推動遠距醫療的下一步,還有法規鬆綁、給付問題和科技應用。劉越萍指出,法規鬆綁重點有3個,也就是擴大適用場域、減少限制條件,以及跟上國際醫療模式;「雖然大方向是鬆綁,但有待醫院凝聚共識。」
至於給付,目前偏鄉遠距醫療給付仍靠健保,但衛福部目標是建立永續營運的經費來源,「私人保險是否也能加入這一塊?」劉越萍認為這是值得考慮的。